Ros Mom trägt Socken an diesem heißen Tag. Niemand soll ihre bloßen Füße sehen, während sie auf dem Bett in ihrer Wellblechhütte sitzt, in einem kleinen Dorf bei Siem Reap, im Nordwesten Kambodschas. Ros Mom wohnt unweit der Tempelruine Angkor Wat, doch von dem Geld, das die zwei Millionen ausländischen Touristen pro Jahr ins Land bringen, merkt man hier im Dschungel wenig. Die Straßen um die Tempel sind asphaltiert, zu Ros Moms Hütte führt nur ein lehmiger Pfad. Vor ein paar Monaten fraß sich ein Geschwür in ihren linken Fuß, weil sie kein Geld hatte, um Insulin zu kaufen, zur Behandlung ihres Typ-2-Diabetes.
25 Dollar kostet die Monatsration des lebenswichtigen Medikaments, erzählt die Mutter von vier Kindern, während ein alter Ventilator langsam quietschend die heiße Luft unter dem Wellblech ihrer Hütte quirlt. Erst als das Geschwür entstand, ging sie wieder in die Klinik der kambodschanischen Diabetes-Gesellschaft CDA, zu ihrem Arzt Lim Keuky.
Das Gebäude des Mediziners liegt in einer schlammigen Seitenstraße von Siem Reap. Von hier aus führt der 80 Jahre alte Endokrinologe seinen Kampf gegen Übergewicht, Diabetes und die Last der Vergangenheit. Laut der Weltgesundheitsorganisation WHO leiden etwa sechs Prozent der 16,6 Millionen Kambodschaner an Diabetes, davon rund 90 Prozent am Typ 2. Im weltweiten Vergleich erscheint die Zahl nicht dramatisch, doch die rasante Zunahme vor allem an jungen Patienten ist das, was Lim Keuky bestürzt. In anderen Erdteilen ist der typische Typ-2-Diabetiker alt, übergewichtig und bewegt sich nicht genug. In die Klinik am Rande Siem Reaps kommen zunehmend normalgewichtige Mitte-dreißig-Jährige, deren Körper den Zuckerhaushalt nicht mehr allein regulieren kann .
Die meisten dieser Patienten kamen zur Welt, als in Kambodscha die Roten Khmer regierten und Millionen Menschen hungern ließen, folterten, töteten. "Das Regime der Roten Khmer war kurz - aber lang genug, um generationenübergreifenden Schaden anzurichten", sagt Lim Keuky. Und nicht nur in seinen Augen hängen die schrecklichen Erfahrungen unter dem Regime Pol Pots mit den Leiden seiner Patienten zusammen.
Seit einigen Jahren diskutieren Biochemiker im neuen Forschungsfeld der Epigenetik, wie die Umwelt Einfluss auf die molekulare Biologie eines Menschen ausüben kann. Hunger, Stress und Gewalt scheinen zu verändern, wie die Zellen den DNA-Code der Gene interpretieren und hinterlassen so Spuren im Erbgut. Die Münchner Medizinerin und Neurowissenschaftlerin Elisabeth Binder, heute Direktorin am Max-Planck-Institut für Psychiatrie, konnte vor einigen Jahren zeigen, dass Menschen, die in früher Kindheit traumatisiert wurden, dieses Trauma auch später im Leben noch immer wie Narben am Erbgut in ihren Zellen tragen.
Wahrscheinlich werden einige dieser epigenetischen Veränderungen sogar an die nächste Generation weiter gegeben. Für Binder steht deshalb außer Frage, dass die Wechselwirkung zwischen Erbgut und Umwelt viel stärker berücksichtigt werden sollte, nicht nur in Kambodscha, sondern zum Beispiel auch bei der medizinischen und psychologischen Versorgung von Flüchtlingen in Deutschland.

Ein 80-jähriger Arzt versorgt zuckerkranke Menschen in Kambodscha. Es werden immer mehr und jüngere Patienten.
In Siem Reap reicht Lim Keuky zur Begrüßung die Hand, statt die beiden Handflächen vor dem Oberkörper aneinanderzulegen, wie es in seiner Heimat üblich ist. Er kennt westliche Gepflogenheiten, hat in den USA und Frankreich studiert. Erst bespricht er noch den Rest des Tages mit seinen Mitarbeitern, dann setzt er sich, blickt einen Moment ins Leere und sagt: "Ich bin hier, um Leben zu retten."
Einflüsse aus der Umwelt können steuern, welche Erbanlagen aktiv werden
Im Jahr 2010 hat der Mediziner die Klinik in Siem Reap gegründet. 1200 Diabetes-Patienten behandeln er und seine zwei Kollegen, mehr schaffen sie nicht. Ihr Arbeitsplatz besteht im Wesentlichen aus einem großen Raum, Sprech- und Behandlungszimmer sind durch Regale und Vorhänge abgetrennt. Nur die Toilette und der klimatisierte Raum mit den Medikamenten haben eine Tür. Es ist neun Uhr morgens, und die ersten 20 Patienten sind schon wieder auf dem Weg zu ihrer Arbeit. Die meisten kommen nicht allein zur Untersuchung, sondern bringen Verwandte mit. Schnell stehen Ärzte, Patienten und Angehörige Schulter an Schulter im Raum.
Noch immer hat sich das Land nicht erholt von den Schrecken der Roten Khmer.
Am 17. April 1975 marschierten sie in die Hauptstadt Phnom Penh ein, die Guerillabewegung wollte den Kommunismus nach Kambodscha bringen. Zwei Tage später begannen die Soldaten, die Stadtbewohner aufs Land zu deportieren, wo sie Reis anbauen sollten. Die Hauptstadt war innerhalb von 24 Stunden fast menschenleer. Viele Menschen wurden verhaftet, ohne je den Grund dafür zu erfahren. Für die Soldaten genügte die angeordnete Verhaftung einer Person als Schuldbeweis. Die Roten Khmer brachten gezielt die Gebildeten um, Erfahrung und Wissen galten dem "Bruder Nummer 1" Pol Pot nichts, für ihn zählte allein die Willenskraft des Volkes.
Lim Keuky konnte das Land damals noch verlassen, bevor das Morden begann. Als er zurückkehrte waren 42 Mitglieder seiner Familie tot. Drei Jahre, acht Monate und 20 Tage wütete das Regime Pol Pots. Allein in dieser kurzen Zeit starben zwischen 1,4 und 2,2 Millionen Menschen, genauere Zahlen gibt es nicht, obwohl die Roten Khmer akribisch Buch führten über die Menschen, die sie in ihren Vernichtungslagern auslöschten. Die Menschen, die vor Entkräftung auf den Feldern starben oder verhungerten, sind ungezählt.
Mit Blick auf diese Vergangenheit legt Lim Keuky für jeden neuen Patienten eine Mappe an und zeichnet vorne einen Stammbaum des Erkrankten hinein. Er will wissen, wie die Großeltern lebten, was die Eltern unter den Roten Khmer erdulden mussten, ob sie gehungert haben oder gefoltert wurden. Das Schicksal der Ahnen des Patienten verrät dem Arzt etwas über dessen Diabetesrisiko.
Stress und Hunger haben offensichtlich einen Einfluss auf die Krankheitsgefahr, indem sie beeinflussen, wie Zellen den DNA-Code der Gene ablesen. Besonders empfindlich reagieren Embryonen und Föten auf solche Botschaften aus der Umwelt, die sie im Mutterleib erhalten.
Damit aus einer einzigen Zelle ein Mensch mit seinen verschiedenen Organen erwachsen kann, schalten chemische Markierungen an der DNA die notwendigen Gene je nach Gewebetyp an oder ab ( siehe Grafik). Keine Zelle benutzt wirklich alle Gene, die in ihrem Genom gespeichert sind. Eine Nervenzelle verwendet andere als eine Hautzelle. Dieselben Mechanismen scheinen jedoch auch eine Art biochemische Kommunikation zwischen verschiedenen Generationen zu erlauben. Eltern können also mit ihren Lebenserfahrungen die Gesundheit ihrer Kinder molekularbiologisch beeinflussen.
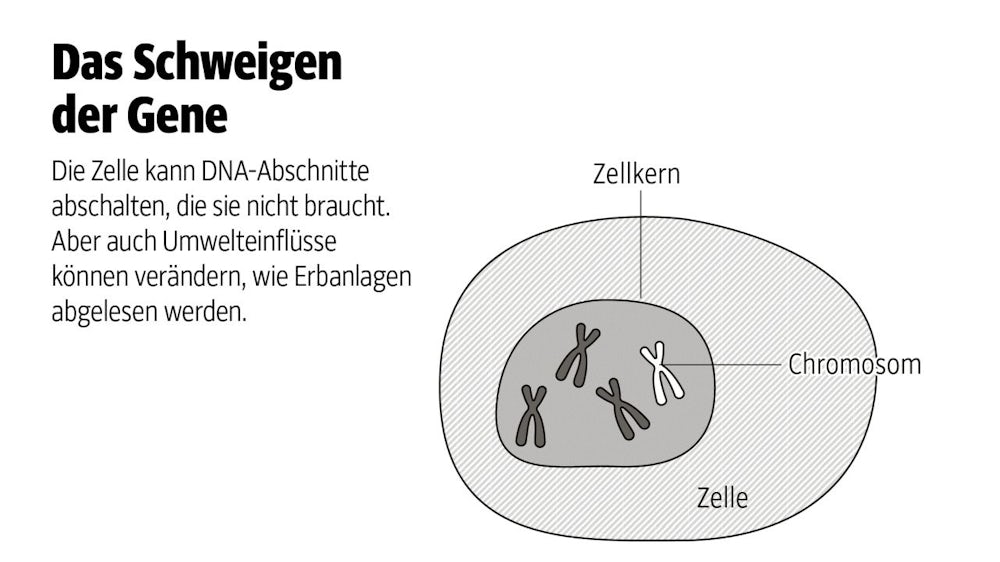
Das gesamte Erbgut steckt im Zellkern.
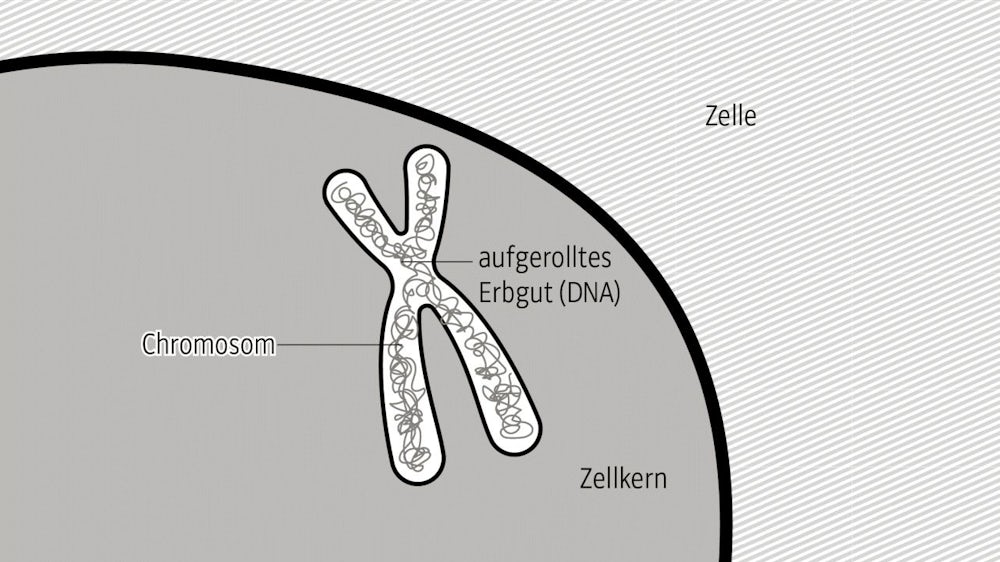
Das Erbgut liegt aufgerollt in den Chromosomen.
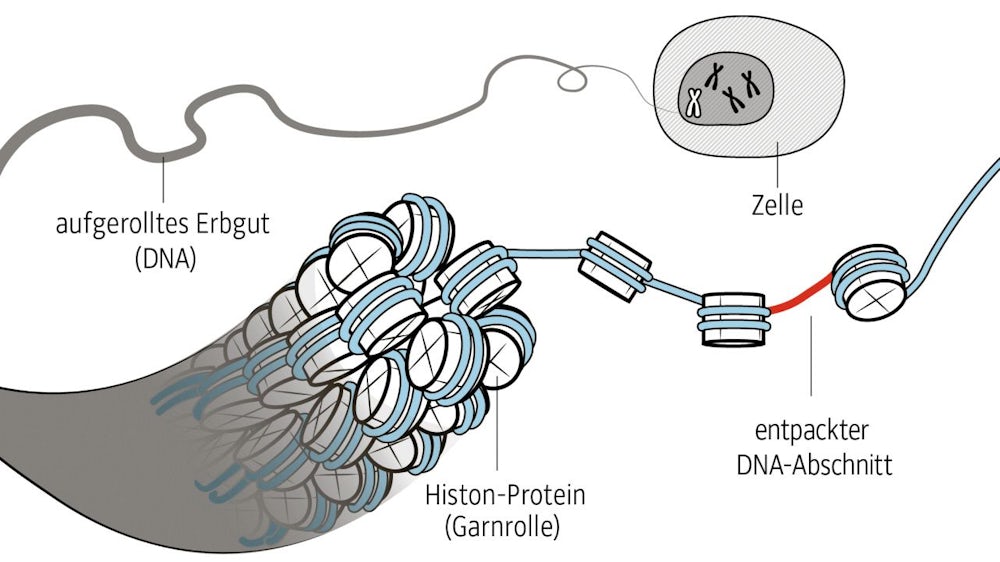
Dabei ist der Erbgutfaden (DNA) auf einer Art Garnrolle (Histon-Proteine) aufgewickelt. Normalerweise werden DNA-Abschnitte von der Garnrolle abgewickelt, damit die Zelle die genetische Information ablesen kann, z. B. Baupläne für Proteine.
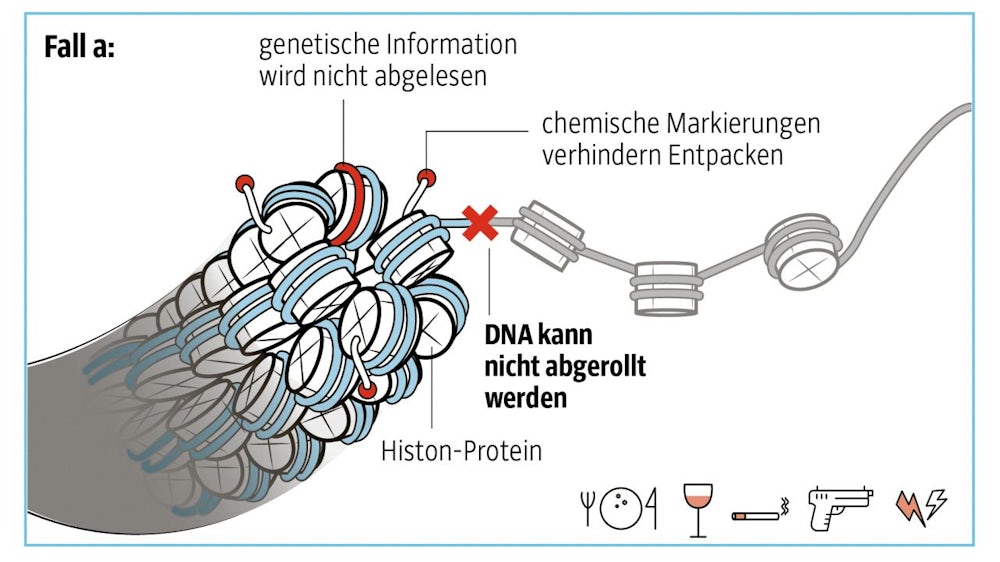
Manchmal jedoch verhindern chemische Marker das Abwickeln der DNA von der Garnrolle und die genetische Information kann nicht abgelesen werden. Die im Erbgut gespeicherte genetische Information bleibt dadurch unverändert, es ändert sich nur die Art und Weise, wie die Zelle sie abliest. Umwelteinflüsse wie Nahrungsmangel, Alkohol, Zigaretten, Gewalt und Stress können solche chemischen Markierungen an beiden Bereichen anbringen. Im Erbgut werden einige Bereiche bevorzugt methyliert, etwa solche, in denen bestimmte DNA-Bausteine (C + G) häufig vorkommen.
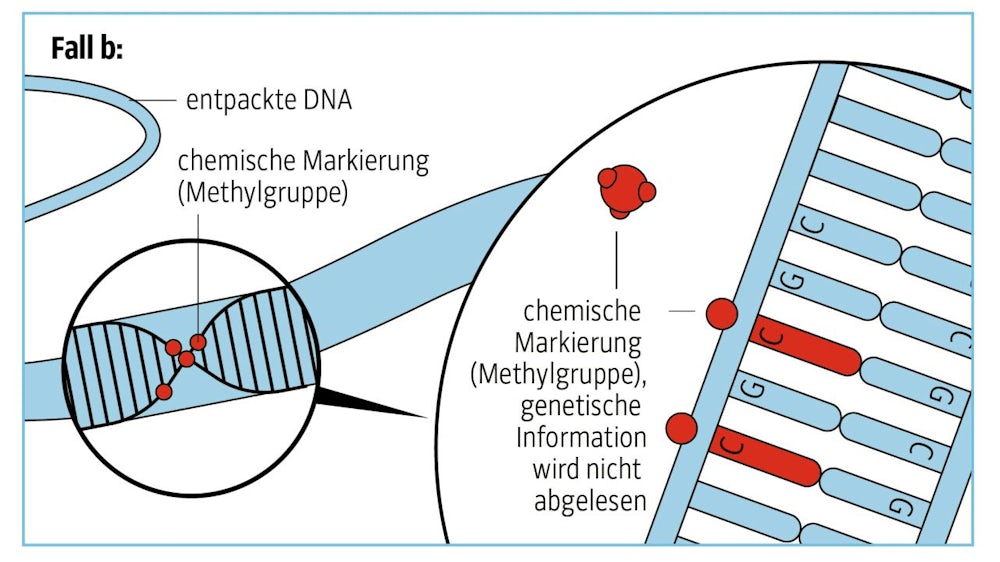
Oder die abgewickelten DNA-Abschnitte werden durch chemische Marker zum Schweigen gebracht. Im einfachsten Falle benutzt die Zelle Methyl-Gruppen als Marker, einfache chemische Verbindungen aus einem Kohlenstoff- und drei Wasserstoffatomen. Die im Erbgut gespeicherte genetische Information bleibt dadurch unverändert, es ändert sich nur die Art und Weise, wie die Zelle sie abliest. Umwelteinflüsse wie Nahrungsmangel, Alkohol, Zigaretten, Gewalt und Stress können solche chemischen Markierungen an beiden Bereichen anbringen. Im Erbgut werden einige Bereiche bevorzugt methyliert, etwa solche, in denen bestimmte DNA-Bausteine (C + G) häufig vorkommen.SZ-Grafik: Dalila Keller; Quelle: SZ-Recherche
Bekommt die Mutter zum Beispiel während der Schwangerschaft zu wenig Nahrung, lernt der Körper des ungeborenen Kindes, sich auf schlechte Zeiten einzustellen. Er wird nach der Geburt besonders sparsam mit Nahrungsenergie umgehen. In Zeiten des Mangels ist das ein raffiniertes Überlebensprogramm. Doch wenn die Zeit des Hungerns nach der Geburt vorbei ist, wenn das Kind essen kann, so viel es will, bekommt der Körper im Sparmodus soviel überschüssige Energie zugetragen, dass er krank werden kann: Übergewicht, Herz-Kreislaufprobleme, Diabetes können entstehen.
Auch Stress und Gewalt ändern die Aktivität mancher Genabschnitte und hinterlassen so Spuren im Erbgut. Es kann zu epigenetischen Veränderungen an einem Gen kommen, das steuert, wie ein Mensch auf Stress reagiert. In einigen Fällen führen diese biochemischen Narben am Erbgut dazu, dass die früh Traumatisierten später im Leben ein erhöhtes Risiko haben, an einer Depression oder einem posttraumatischen Belastungssyndrom zu erkranken. Sogar wenn der Vater oder die Mutter weit vor der Zeugung eines Kindes traumatisiert wurden, lässt sich das anhand der epigenetischen Veränderungen am Erbgut des Nachwuchses nachweisen.
Viele Patienten von Lim Keuky hatten vor ihrer Diagnose noch nie von Typ-2-Diabetes gehört. Auch das öffentliche Gesundheitssystem ist bislang nicht auf die Zuckerkrankheit eingestellt. In den letzten Jahrzehnten hat die Regierung zwar erfolgreich die Kindersterblichkeit reduziert und Infektionskrankheiten wie HIV bekämpft. Das Ausmaß des Diabetesproblems legte aber erst eine WHO-Studie im Jahr 2007 offen.
Zu diesem Zeitpunkt erfuhr auch Ros Mom, dass sie an Diabetes leidet. Dem ersten Befund in einer staatlichen Klinik traute sie nicht, sie fuhr über 300 Kilometer weit nach Phnom Penh, um in einer weiteren Klinik die Diagnose bestätigen zu lassen. Groß ist das Misstrauen vieler Kambodschaner gegenüber offiziellen Einrichtungen, vielleicht ist auch das noch ein Vermächtnis der Roten Khmer.
Ros Mom hatte einen Zuckerwert von 300 im Blut, bei einem Gesunden sollte er nach einer Mahlzeit bei 140 liegen. Ist dauerhaft zu viel Zucker im Blut, verschlechtert sich die Durchblutung, Nervenbahnen und die Niere können zerstört werden, oft entstehen an den Füßen große Wunden, die nicht verheilen. Gleich am Eingang der Klink in Siem Reap zeigt ein Poster, welche grausamen Ausmaße das diabetische Fußsyndrom annehmen kann: Das Fleisch der auf den Fotos gezeigten Füße ist bis zum Knochen weggefault, oft bleibt in solchen Fällen nur die Amputation.

Mehr als 400 Millionen Menschen sind inzwischen erkrankt. Das Ziel, die Zuckerkrankheit bis 2025 einzudämmen, erscheint utopisch.
Zu Lim Keuky kam Ros Mom durch die Empfehlung einer Bekannten. Jetzt ist sie dort in Behandlung, sie erinnert sich noch, wie unangenehm es ihr war, als der alte Arzt ihr die Füße wusch. Eine Behandlung in der Privatklinik kann sie sich eigentlich nicht leisten. Das Diabeteszentrum in Siem Reap lebt zwar nur von dem, was die Patienten freiwillig geben, und "wenn sie nichts geben können, ist das auch in Ordnung", sagt Lim Keuky. Für die Medikamente müssen die Patienten allerdings bezahlen. In einer öffentlichen Einrichtung würden Kambodschaner mit einer eigenen Ausweiskarte für Arme die Medikamente kostenlos bekommen.
Trotzdem kommen mehr Patienten hierher, als der Endokrinologe und seine zwei Kollegen versorgen können. Mehr Ärzte konnte Lim Keuky bislang nicht dafür gewinnen, mit ihm in Siem Reap zu arbeiten. "Hier muss man sich selbst aufopfern. Man hat kaum ein Privatleben." Zumal ist das Einkommen von Ärzten so gering, dass viele nur mit Zusatzverdiensten über die Runden kommen. Manche betreiben etwas Landwirtschaft nebenbei, haben vielleicht ein kleines Reisfeld und zwei Wasserbüffel. Die meisten bieten am Nachmittag Sprechstunden für Privatpatienten an.
Öffentliche Gesundheitszentren haben deshalb oft nur von sieben oder acht Uhr morgens bis mittags geöffnet. Im Sommer ist es um zehn Uhr morgens bereits so heiß, dass man das Haus nicht verlassen mag, schon gar nicht mit einem Kind. Manche Patienten müssen auch in den kühlen Morgenstunden arbeiten und werden daher zu Privatpatienten.
Bei allen Qualen und Problemen ist Ros Moms Krankengeschichte ein seltener Erfolg, der jäh enden könnte, wenn sie sich wieder einmal die Medikamente nicht leisten kann. Nach Angaben der kambodschanischen Nichtregierungsorganisation Mopotsyo leben in Kambodscha die meisten Diabetiker nicht lange. Bei einer untersuchten Gruppe von 500 Diabetikern lag die durchschnittliche Lebensspanne nach der Diagnose bei vier Jahren. Nur einer von zehn überlebt mehr als ein Jahrzehnt mit der Krankheit.
Die hohe Todesrate hängt auch damit zusammen, dass die Betroffenen die Krankheit oft nicht bemerken - oder erst sehr spät. Die Patienten würden die frühen Symptome wie Durst, Hunger, Müdigkeit oder ein taubes Gefühl in Händen oder Füßen oft übersehen, sagt Lim Keuky. "Ohne rechtzeitige Behandlung sterben sie."
Freiwillige Helfer gehen in den Dörfern von Tür zu Tür, testen Blutzucker, klären auf
Auf halber Strecke zwischen Siem Reap und Phnom Penh liegt die Provinz Kampong Thom, in der gleichnamigen Stadt sitzt die Bezirksregierung. Dort hat Tuot Bunnareth sein Büro und versucht, zusammen mit der lokalen Regierung, ein Gesundheitssystem aufzubauen, das auch arme Menschen auffängt, wenn sie krank werden. "Die meisten dieser Toten wären vermeidbar", sagt der Arzt, der für die deutsche Gesellschaft für internationale Zusammenarbeit GIZ arbeitet.
Diese unterstützt auch die Patientenorganisation Mopotsyo, die Diabetiker trainiert, ihr Wissen in Dörfern und Gemeinden weiterzugeben. Sie ziehen von Haus zu Haus, erklären die Krankheit und bieten einen Zuckertest an. "So können wir Diabetes erkennen, bevor er bleibenden Schaden angerichtet hat", sagt Chum Yim, die für Mopotsyo arbeitet. Und sie freut sich über das kleine Zusatzeinkommen.
Von den etwa 60 Cent, die der Test an der Haustür kostet, dürfen die Berater einen Teil behalten, der Rest geht an Mopotsyo. "Es hat in Deutschland für viele einen schlechten Beigeschmack, wenn Helfer für ihre Arbeit bezahlt werden, und es nicht nur aus Idealismus machen", sagt Bernd Appelt, der die GIZ-Projekte zum sozialen Gesundheitsschutz in Kambodscha leitet. Er sieht darin ein sehr effizientes System, um mit geringen Ressourcen in kurzer Zeit einen möglichst großen Teil der Bevölkerung zu erreichen.
Zeigt der Zuckertest einen kritischen Wert an, empfehlen die freiwilligen Berater den Betroffenen einen Besuch im nächsten Gesundheitszentrum oder Krankenhaus. Im Baray Santuk Referral Hospital nahe Kampong Thom ist zum Beispiel jeden Samstag Diabetessprechstunde für die Patienten aus den Dörfern. Drei Ärzte sitzen dann in einem kleinen Seitengebäude und kümmern sich um die externen Patienten. "Zu jedem Termin kommen etwa 100 Erkrankte", sagt der Chirurg Meas Viwath, einer von zehn Ärzten, die im Krankenhaus arbeiten.
Seit der alte Klinikdirektor in Rente ist und ein neuer die Aufgaben übernommen hat, haben die Menschen Vertrauen gefasst. Nicht nur zur Diabetesberatung kommen sie, "die Belegzahlen steigen insgesamt", sagt Tuot Bunnareth der die Klinikleitung unterstützt. 55 Betten hat das Krankenhaus, "selten steht eines leer", sagt Meas Viwath. Es gibt jetzt auch eine Notaufnahme, die permanent geöffnet ist.
Die Probleme des Gesundheitssystems mögen speziell sein in Kambodscha, die Entwicklung der Diabeteszahlen könnte andere Länder jedoch warnen. Die Bekämpfung der Infektionskrankheiten habe gut geklappt, sagt Tuot Bunnareth. "Jetzt kommen auf Kambodscha große Probleme mit den chronischen Krankheiten zu." Die töten weniger auffällig als Infektionen, verursachen aber riesige wirtschaftliche Schäden. Nahezu alle Länder, in denen sich erster Wohlstand entwickelt, geraten in diese Phase. "Diabetes ist im gesamten südostasiatischen Raum ein Problem", sagt Lim Keuky.
Dass der Anstieg der Fallzahlen in Kambodscha aber wahrscheinlich nicht nur ein Wohlstandseffekt ist, zeigen ältere Untersuchungen aus Indien. In ländlichen Regionen herrschte dort lange Hunger. Unterernährte Mütter brachten Kinder zur Welt, deren Körper Energie schnell in Fett umwandelt. Zogen sie in die Stadt, wo es Nahrung im Überfluss gab, hatten sie ein höheres Risiko, Übergewicht und Diabetes zu entwickeln, als Kinder, die in der Stadt geboren wurden. Auch das gilt als Hinweis auf epigenetische Effekte, die bei Kindern hungernder Mutter langfristig wirken.
Elf Flugstunden von der Diabetesklinik in Siem Reap entfernt arbeitet Elisabeth Binder am Münchner Max-Planck-Institut an der Frage, welche genetischen und epigenetischen Mechanismus zur Entstehung von Krankheiten führen. Außer Veränderungen in der Umwelt gebe es zurzeit keine Möglichkeit zu verhindern, dass die biologischen Effekte von Gewalterfahrungen, Armut und Hunger an die nächste Generation weitergegeben werden, sagt die Medizinerin. Damit meint sie zum Beispiel therapeutische Arbeit mit Traumatisierten und ein Leben in einer friedlichen Umgebung ohne neue Gewalterfahrungen. Durch Medikamente lassen sich die chemischen Markierungen auf dem Erbgut heute noch nicht gezielt beeinflussen, um die Spuren der Vergangenheit zu verwischen.
Das bedeutet aber nicht, dass Ärzte und Patienten diesen Effekten nichts entgegensetzen können. Obwohl das epigenetische Programm mindestens einer Generation von Kambodschanern durcheinandergeraten ist, ließen sich die meisten Diabetesfälle verhindern. Die Anfälligen müssten nur ihr Verhalten anpassen, wie Lim Keuky seinen Patienten immer erklärt. Eines seiner Werkzeuge im Kampf gegen Diabetes sind deshalb Tausende Schulhefte, auf deren Umschläge der Mediziner Empfehlungen gegen Diabetes als Comics drucken ließ. "Beweg dich mehr, iss weniger. Hör auf das, was der Arzt dir sagt", lautet der letzte Tipp in den Schulheften. Manchmal ist es so einfach.
Dieses Projekt wurde mit Unterstützung des European Journalism Centre über dessen Global Health Journalism Grant Programme umgesetzt. Die weiteren Artikel der Serie "Spuren der Gewalt" finden Sie unter: sz.de/spurendergewalt

