Bei den meisten Menschen, die sich mit Sars-CoV-2 angesteckt haben, verläuft die Infektion milde. Manche haben keine Beschwerden, andere nur leichtes Fieber, Gliederschmerzen und eventuell Husten. Sie müssen nicht in die Klinik und benötigen meist auch keine ambulante medizinische Hilfe. Derzeit wird ihr Anteil auf mindestens 80 bis 85 Prozent geschätzt. Da die Dunkelziffer der Infizierten trotz einer Ausweitung der Tests jedoch sehr groß ist, ist der Prozentsatz der harmlosen oder gar asymptomatischen Verläufe vermutlich sogar noch höher.
Im CT erkennt man atypische Lungenentzündungen häufig an netzförmigen Veränderungen
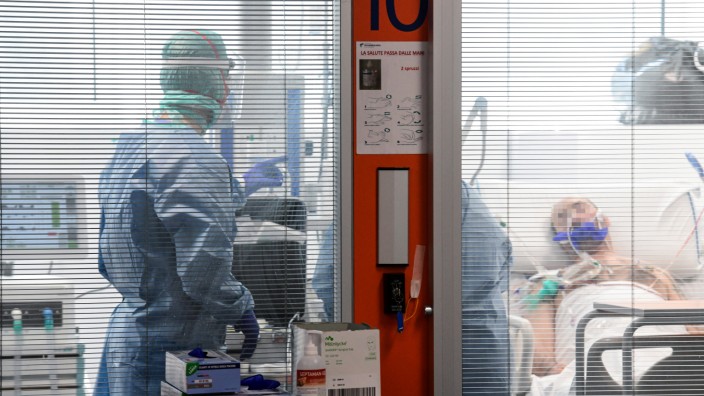
Einigen Patienten mit Covid-19 geht es jedoch so schlecht, dass sie im Krankenhaus behandelt werden müssen. Sie sind schwer krank, fühlen sich schwach und erschöpft, haben Fieber und klagen über neu aufgetretene Kurzatmigkeit. Anfangs werden schmerz- und fiebersenkende Mittel gegeben sowie etwaige Flüssigkeitsdefizite ausgeglichen. Doch dann bleibt plötzlich immer häufiger die Luft weg.
"Wer tatsächlich beatmet werden muss, wird individuell entschieden - anhand gut etablierter Algorithmen, die wir jetzt für die optimale Behandlung von Patienten mit Covid-19 anwenden können", sagt Stefan Kohlbrenner, Oberarzt für Anästhesie am Diakoniekrankenhaus in Freiburg und dort auch für die Intensivstation zuständig. "Das klinische Bild und das Ausmaß der Beschwerden ist sehr wichtig, genauso die Sauerstoffsättigung im Blut." Werde ein älterer Patient in schlechtem Allgemeinzustand mit Fieber und Luftnot in die Klinik eingewiesen, sei es jedoch jetzt während der Corona-Pandemie wahrscheinlich, dass er nicht ohne Hilfe bei der Atmung auskommt.
Zudem werden Kriterien wie der CRB-65-Index, der das Ausmaß der Verwirrung misst, eine erhöhte Atemfrequenz ("Respiratory Rate") und niedriger Blutdruck bei einem Alter ab 65 als Anhaltspunkte für die Prognose und weitere klinische Entscheidungen bei einer Lungenentzündung berücksichtigt. Ähnlich verhält es sich mit dem qSOFA-Score, mit dessen Hilfe das Risiko für eine Beteiligung weiterer Organsysteme und die Gefahr einer Blutvergiftung (Sepsis) abgeschätzt werden können.
Etliche Fachleute empfehlen derzeit, Patienten mit Fieber, Husten und allgemeiner Schwäche in der Klinik gleich mittels Computertomografie (CT) zu untersuchen, weil die Aufnahmen spezifische Veränderungen zeigen. So ergeben atypische Lungenentzündungen, wie sie von Sars-CoV-2, aber auch anderen Viren und Pilzen verursacht werden können, im CT oft ein typisches Bild. Während es bei einer "klassischen" bakteriellen Lungenentzündung, etwa durch Pneumokokken, eher zum flächendeckenden Befall der Lunge kommt, sind bei atypischen Pneumonien häufig netzförmige Veränderungen zu sehen.
Sinkt die Sauerstoffsättigung, verringert sich der Anteil des mit Sauerstoff beladenen Hämoglobins im Blut, das heißt, der Gasaustausch in der Lunge und damit die Atmung funktionieren nicht mehr so gut. Bei Gesunden liegt der Wert zumeist zwischen 97 und 100 Prozent. Bei einer Sättigung von 88 bis 90 Prozent ist oft schon die Indikation zur Beatmung gegeben, wobei es auf den Allgemeinzustand des Patienten und mögliche weitere Erkrankungen ankommt.
Alle Meldungen zur aktuellen Lage in Deutschland und weltweit sowie die wichtigsten Nachrichten des Tages - zweimal täglich im SZ am Morgen und SZ am Abend. Unser Newsletter bringt Sie auf den neuesten Stand. Kostenlose Anmeldung: sz.de/morgenabend. In unserer Nachrichten-App (hier herunterladen) können Sie den Nachrichten-Newsletter oder Eilmeldungen auch als Push-Nachricht abonnieren.
"Die mildeste Form, um die Atmung zu unterstützen, ist die Sauerstoffinsufflation über eine Maske oder eine Nasenbrille", sagt Intensivmediziner Kohlbrenner. "Dabei ist die zugeführte Luft mit mehr Sauerstoff angereichert." Diese Patienten bekommen über einen dünnen Schlauch in der Nase oder eine aufgelegte Maske zusätzlichen Sauerstoff. In Kliniken befindet sich ein solcher Anschluss zumeist in der Wand neben dem Bett, für Patienten mit Atemwegsleiden ist die Therapie auch zu Hause mithilfe von Sauerstoffflaschen möglich.
Die nächste Eskalationsstufe nennt sich "nicht invasive Beatmung" und erfolgt auch über eine Maske, die fest auf das Gesicht geschnallt wird. Mittels einer Beatmungsmaschine kann man zusätzlich zum Sauerstoff noch Druck verabreichen. Fast immer finden diese Interventionen auf einer Intensivstation statt. "Bei vielen schwer erkrankten Covid-19-Patienten reicht es aber nicht aus. Letzte Woche genügten jedoch bei einem Erkrankten zwei Tage Maskenbeatmung, anschließend konnte der Patient auf der Normalstation weiterbehandelt werden", so Kohlbrenner. Allerdings sei hier die mögliche Keimbelastung der Umgebung durch Aerosole zu beachten, die Masken müssen ja immer wieder, zum Beispiel zu pflegerischen Eingriffen, abgenommen werden.
Schon nach drei, vier Tagen künstlicher Beatmung droht eine Schwächung der Atemmuskulatur
Noch effektiver lässt sich der Gasaustausch in der Lunge unterstützen, wenn Patienten über einen Tubus beatmet werden. Dazu wird ein Kunststoffschlauch über den Rachen bis in die Luftröhre vorgeschoben. Für die Intubation muss der Patient in ein künstliches Koma versetzt werden. Er kann dann nicht mehr selbständig schlucken und husten, was die Entstehung einer zusätzlichen Lungenentzündung durch Bakterien fördert. Diese "bakterielle Superinfektion" ist oft Grund für einen schweren, möglicherweise tödlichen Verlauf.
"Zwar ist die invasive Beatmung am effektivsten", sagt Intensivmediziner Kohlbrenner. "Aber sie ist unphysiologisch und hat auch Nebenwirkungen, mitunter verursacht sie zusätzliche Lungenschäden." Ein zuvor gesunder 50-Jähriger kann zwei, drei Tage der Behandlung ohne Spätfolgen gut überstehen. Mit zunehmender Dauer wachsen jedoch die Risiken.
Gut eingespielte Teams auf der Intensivstation wissen, wie man möglichst lungenschonend beatmet, indem hohe Druckunterschiede und große Beatmungsschübe vermieden werden. Manchmal werden kollabierte oder verklebte Lungenbläschen zu heftig aufgedehnt. "Das alles wirkt als Entzündungsreiz, der die Probleme der Lunge verschlimmern kann", sagt Kohlbrenner. Der Körper produziert sodann entzündungsfördernde Substanzen, die schnell auch andere Organe in Mitleidenschaft ziehen. Letztendlich bleibt künstliche Beatmung jedoch unnatürlich.
Außerdem droht schon nach drei, vier Tagen künstlicher Beatmung eine Schwächung der Atemhilfsmuskulatur und des Zwerchfells. Bei älteren Patienten dauert es oft länger, bis sie von der Unterstützung entwöhnt werden können. "Es ist jeden Tag eine neue Abwägung nötig, ob Patienten weiter beatmet werden müssen oder nicht", sagt Kohlbrenner. "Eine Lungenentzündung ist allgemein und erst recht in Form von Covid-19 eine komplexe Erkrankung, durch die auch andere Organe beeinträchtigt sein können. Wie lange eine Beatmung nötig ist und wie die Erkrankung verlaufen wird, das lässt sich pauschal nicht vorhersagen. Wesentliche Faktoren sind Lebensalter, Allgemeinzustand und die Vorerkrankungen des Patienten."
Für die künftige Arbeit auf Intensivstationen heißt das aber auch, dass sich Autobauer zwar womöglich auf die Produktion von Beatmungsgeräten umstellen können. Medizinstudenten und andere Hilfskräfte anzulernen, erfordert hingegen erheblichen Mehraufwand. Für die optimale Behandlung ist die Feinabstimmung im Team wichtig und die komplexe Bewertung von Lagerung, Druck, Atemvolumen, Begleitumständen und gegebenenfalls die Therapie von anderen Organausfällen. Es reicht nicht, Knöpfe am Beatmungsgerät drücken zu können.